বিষয়বস্তু
এর মিশনের সাথে সামঞ্জস্য রেখে, MedTvoiLokony-এর সম্পাদকীয় বোর্ড সর্বশেষ বৈজ্ঞানিক জ্ঞান দ্বারা সমর্থিত নির্ভরযোগ্য চিকিৎসা সামগ্রী প্রদানের জন্য সর্বাত্মক প্রচেষ্টা করে। অতিরিক্ত ফ্ল্যাগ "চেক করা বিষয়বস্তু" নির্দেশ করে যে নিবন্ধটি একজন চিকিত্সকের দ্বারা পর্যালোচনা করা হয়েছে বা সরাসরি লেখা হয়েছে। এই দ্বি-পদক্ষেপ যাচাইকরণ: একজন মেডিকেল সাংবাদিক এবং একজন ডাক্তার আমাদের বর্তমান চিকিৎসা জ্ঞানের সাথে সামঞ্জস্য রেখে সর্বোচ্চ মানের সামগ্রী সরবরাহ করার অনুমতি দেয়।
এই ক্ষেত্রে আমাদের প্রতিশ্রুতি অন্যদের মধ্যে, অ্যাসোসিয়েশন অফ জার্নালিস্ট ফর হেলথ দ্বারা প্রশংসিত হয়েছে, যেটি MedTvoiLokony-এর সম্পাদকীয় বোর্ডকে গ্রেট এডুকেটরের সম্মানসূচক উপাধিতে ভূষিত করেছে৷
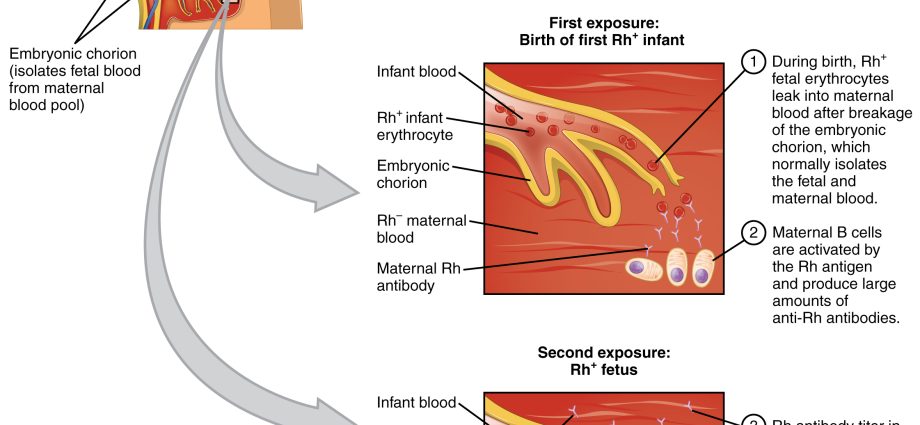
একটি নবজাতক হেমোলাইটিক রোগ হল মা এবং ভ্রূণের মধ্যে Rh ফ্যাক্টর বা AB0 রক্তের গ্রুপের অসঙ্গতি (দ্বন্দ্ব) দ্বারা সৃষ্ট একটি অবস্থা। এই রোগটি মায়ের রক্তে অ্যান্টিবডি তৈরি করে, যার ফলে ভ্রূণ এবং নবজাতকের লাল রক্তকণিকা ভেঙে যায়। হেমোলাইটিক রোগের সবচেয়ে বিপজ্জনক রূপ হল জন্ডিস।
নবজাতকের হেমোলাইটিক রোগ সম্পর্কে কয়েকটি শব্দ ...
এই রোগটি একটি সেরোলজিক্যাল দ্বন্দ্বের সাথে সম্পর্কিত, অর্থাৎ এমন একটি পরিস্থিতি যেখানে মায়ের রক্তের গ্রুপ সন্তানের রক্তের গ্রুপ থেকে আলাদা। হেমোলাইটিক রোগ মায়ের রক্তে অ্যান্টিবডি তৈরি করে যা ভ্রূণ এবং নবজাতকের লাল রক্তকণিকা ভেঙে দেয়। রোগের সবচেয়ে বিপজ্জনক রূপ হল গুরুতর নবজাতক জন্ডিস, যা রক্তে বিলিরুবিনের দ্রুত বৃদ্ধি এবং রক্তাল্পতার বিকাশের কারণে ঘটে। যখন বিলিরুবিনের মাত্রা একটি নির্দিষ্ট থ্রেশহোল্ড অতিক্রম করে, তখন এটি মস্তিষ্কের ক্ষতি করতে পারে, যা নামে পরিচিত মস্তিষ্কের গোড়ার অণ্ডকোষের জন্ডিসযার ফলাফল - যদি শিশু বেঁচে থাকে - সাইকোফিজিক্যাল অনুন্নয়ন। বর্তমানে, সেরোলজিক্যাল দ্বন্দ্ব XNUMX শতকের মতো বড় সমস্যা নয়।
নবজাতকের হেমোলাইটিক রোগের কারণ
প্রত্যেকেরই একটি নির্দিষ্ট রক্তের গ্রুপ রয়েছে এবং স্বাভাবিক অবস্থায় একটি সুস্থ শরীর তার রক্তকণিকার বিরুদ্ধে অ্যান্টিবডি তৈরি করে না। Rh + রক্তের গ্রুপ এই ফ্যাক্টরের বিরুদ্ধে অ্যান্টিবডি তৈরি করে না, অর্থাৎ অ্যান্টি-আরএইচ। একইভাবে, ব্লাড গ্রুপের রোগীর শরীরে অ্যান্টি-এ অ্যান্টিবডি তৈরি হয় না। যাইহোক, এই নিয়ম গর্ভবতী মহিলাদের জন্য প্রযোজ্য নয়, তাই নবজাতকের হেমোলাইটিক রোগ শিশুর রক্ত এবং মায়ের দ্বারা উত্পাদিত অ্যান্টিবডিগুলির মধ্যে দ্বন্দ্বের কারণে ঘটে। সহজ করে বললে: মায়ের রক্তে শিশুর রক্তে অ্যালার্জি হয়। একজন গর্ভবতী মহিলার অ্যান্টিবডি প্লাসেন্টা অতিক্রম করতে পারে (বর্তমান বা পরবর্তী গর্ভাবস্থায়) এবং শিশুর রক্তকণিকা আক্রমণ করতে পারে। এর পরিণতি তখন শিশুর হেমোলাইটিক রোগ।
একটি শিশুর হেমোলাইটিক রোগের লক্ষণ এবং ফর্ম
হেমোলাইটিক রোগের মৃদুতম রূপ হল শিশুর রক্তকণিকাগুলির অত্যধিক ধ্বংস। সঙ্গে একটি শিশুর জন্ম হয় রক্তাল্পতাসাধারণত একটি বর্ধিত প্লীহা এবং লিভার দ্বারা অনুষঙ্গী, কিন্তু এটি তার জীবনের জন্য হুমকি সৃষ্টি করে না। সময়ের সাথে সাথে, রক্তের ছবি উল্লেখযোগ্যভাবে উন্নত হয় এবং শিশুর সঠিকভাবে বিকাশ হয়। যাইহোক, এটি জোর দেওয়া উচিত যে কিছু ক্ষেত্রে রক্তাল্পতা গুরুতর এবং বিশেষজ্ঞ চিকিত্সা প্রয়োজন।
হেমোলাইটিক রোগের আরেকটি রূপ গুরুতর জন্ডিস আছে. আপনার শিশুকে সম্পূর্ণ সুস্থ মনে হচ্ছে, কিন্তু জন্মের প্রথম দিনেই জন্ডিস হতে শুরু করে। বিলিরুবিনের খুব দ্রুত বৃদ্ধি ঘটে, যা ত্বকের হলুদ রঙের জন্য দায়ী। জন্ডিস একটি বড় বিপদ কারণ একটি নির্দিষ্ট মাত্রার বাইরে এর ঘনত্ব শিশুর মস্তিষ্কে বিষাক্ত প্রভাব ফেলে। এমনকি এটি মস্তিষ্কের ক্ষতি হতে পারে। শিশুদের মধ্যে জন্ডিস, খিঁচুনি এবং অতিরিক্ত পেশী টান পরিলক্ষিত হয়। এমনকি যদি একটি শিশুকে বাঁচানো হয়, তবে জন্ডিসের গুরুতর পরিণতি হতে পারে, উদাহরণস্বরূপ, একটি শিশু তার শ্রবণশক্তি হারাতে পারে, মৃগীরোগে ভুগতে পারে এবং এমনকি কথা বলতে এবং ভারসাম্য বজায় রাখতে অসুবিধা হতে পারে।
নবজাতকের হেমোলাইটিক রোগের শেষ এবং সবচেয়ে গুরুতর রূপটি সাধারণীকরণ করা হয় ভ্রূণ ফুলে যাওয়া. মায়ের অ্যান্টিবডি দ্বারা শিশুর রক্ত কোষের ধ্বংসের ফলে (এখনও ভ্রূণের জীবনের পর্যায়ে), নবজাতকের রক্ত সঞ্চালন ব্যাহত হয় এবং এর জাহাজগুলির ব্যাপ্তিযোগ্যতা বৃদ্ধি পায়। এর মানে কী? রক্তনালী থেকে তরল সংলগ্ন টিস্যুতে চলে যায়, যার ফলে হৃদপিন্ডকে ঘিরে থাকা পেরিটোনিয়াম বা পেরিকার্ডিয়াল থলির মতো গুরুত্বপূর্ণ অঙ্গগুলিতে অভ্যন্তরীণ শোথ তৈরি হয়। একই সময়ে, বাচ্চা রক্তাল্পতা বিকাশ করে। দুর্ভাগ্যবশত, ভ্রূণের ফুলে যাওয়া এতটাই গুরুতর যে এটি প্রায়শই গর্ভে থাকা অবস্থায় বা জন্মের ঠিক পরেই ভ্রূণের মৃত্যুর দিকে নিয়ে যায়।
নবজাতকের হেমোলাইটিক রোগের ডায়াগনস্টিকস
সাধারণত, একজন গর্ভবতী মহিলার অ্যান্টি-আরএইচডি বা অন্যান্য সমানভাবে প্রাসঙ্গিক অ্যান্টিবডিগুলির উপস্থিতি সনাক্ত করতে স্ক্রীনিং পরীক্ষা করানো হবে। সাধারণত, গর্ভাবস্থার প্রথম ত্রৈমাসিকে, অ্যান্টিগ্লোবুলিন পরীক্ষা (কোম্বস পরীক্ষা) করা হয় যদি সন্তানের বাবা-মা RhD অসঙ্গত হয়। এমনকি ফলাফল নেতিবাচক হলেও, প্রতি ত্রৈমাসিকে এবং প্রসবের এক মাস আগে পরীক্ষাটি পুনরাবৃত্তি করা হয়। পরিবর্তে, একটি ইতিবাচক পরীক্ষার ফলাফল রোগ নির্ণয়ের প্রসারিত করার এবং অ্যান্টিবডিগুলির প্রকার এবং টাইটার পরীক্ষা করার জন্য একটি ইঙ্গিত। কম অ্যান্টিবডি টাইটার (16 এর নীচে) শুধুমাত্র রক্ষণশীল চিকিত্সার প্রয়োজন, যেমন অ্যান্টিবডি টাইটারের মাসিক পর্যবেক্ষণ। অন্যদিকে, উচ্চ অ্যান্টিবডি টাইটার (32 বছরের বেশি) নির্ণয়ের জন্য আরও আক্রমণাত্মক চিকিত্সার প্রয়োজন হয়। এর জন্য একটি ইঙ্গিত হল আল্ট্রাসাউন্ডে নাভির শিরা প্রসারণ, হেপাটোমেগালি এবং ঘন প্লাসেন্টা সনাক্তকরণ। তারপরে, অ্যামিনোপাংচার এবং কর্ডোসেন্টেসিস (পরীক্ষার জন্য ভ্রূণের রক্তের নমুনা নেওয়া) সঞ্চালিত হয়। এই পরীক্ষাগুলি ভ্রূণের রক্তাল্পতা কতটা উন্নত তা সঠিকভাবে মূল্যায়ন করার অনুমতি দেয়, রক্তের ধরন এবং রক্তের কোষে উপযুক্ত অ্যান্টিজেনের উপস্থিতি মূল্যায়ন করতে। স্বাভাবিক ফলাফলের জন্য কয়েক সপ্তাহ পর পরীক্ষাটি পুনরাবৃত্তি করতে হবে।
গুরুতর রক্তাল্পতা পাওয়া গেলে চিকিত্সা শুরু করা হয়। অধিকন্তু, একটি পিসিআর পদ্ধতি সঞ্চালিত হয় যা ডি অ্যান্টিজেনের উপস্থিতি নিশ্চিত করে। এই অ্যান্টিজেনের অভাব ভ্রূণের হেমোলাইটিক রোগের ঘটনাকে বাদ দেয়।
নবজাতকের হেমোলাইটিক রোগ - চিকিত্সা
রোগের চিকিৎসায় প্রধানত আল্ট্রাসাউন্ড নির্দেশনায় অন্তঃসত্ত্বা বহির্মুখী রক্ত সঞ্চালন জড়িত। রক্ত ভাস্কুলার বিছানায় বা ভ্রূণের পেরিটোনিয়াল গহ্বরে দেওয়া হয়। সম্পূর্ণ রক্ত বিনিময়ের জন্য 3-4 ট্রান্সফিউশন চক্র প্রয়োজন। থেরাপি চালিয়ে যেতে হবে যতক্ষণ না ভ্রূণ একটোপিক জীবনযাপনে সক্ষম হয়। উপরন্তু, ডাক্তাররা সর্বোচ্চ 37 সপ্তাহের মধ্যে গর্ভাবস্থা শেষ করার পরামর্শ দেন। জন্মের পরে, নবজাতকের প্রায়ই অ্যালবুমিন ট্রান্সফিউশন এবং ফটোথেরাপির প্রয়োজন হয়, আরও গুরুতর ক্ষেত্রে, প্রতিস্থাপন বা পরিপূরক স্থানান্তর করা হয়। চিকিৎসার পাশাপাশি রোগ প্রতিরোধও গুরুত্বপূর্ণ।
নবজাতকের হেমোলিটিক রোগ - প্রফিল্যাক্সিস
হেমোলাইটিক রোগ প্রতিরোধ নির্দিষ্ট এবং অ-নির্দিষ্ট হতে পারে। প্রথমটি হল বিদেশী রক্তের সংস্পর্শ এড়ানো এবং ক্রস-ম্যাচিংয়ের পরে গ্রুপ সামঞ্জস্যপূর্ণ রক্ত সঞ্চালনের নিয়ম অনুসরণ করা। দ্বিতীয়টি, প্রত্যাশিত রক্তপাতের 72 ঘন্টা আগে অ্যান্টি-ডি ইমিউনোগ্লোবুলিন প্রয়োগের উপর ভিত্তি করে, অর্থাৎ:
- প্রসবের সময়,
- গর্ভপাতের ক্ষেত্রে,
- গর্ভাবস্থায় রক্তপাতের ক্ষেত্রে,
- গর্ভাবস্থায় সঞ্চালিত আক্রমণাত্মক পদ্ধতির ফলস্বরূপ,
- অ্যাক্টোপিক গর্ভাবস্থার অস্ত্রোপচারের সময়।
নেতিবাচক অ্যান্টিগ্লোবুলিন পরীক্ষার ফলাফল সহ আরএইচ নেতিবাচক মহিলাদের মধ্যে ইন্ট্রা-গর্ভাবস্থা প্রতিরোধ হিসাবে, অ্যান্টি-ডি ইমিউনোগ্লোবুলিন (গর্ভাবস্থার 28 তম সপ্তাহে) প্রশাসন ব্যবহার করা হয়। ইমিউনোগ্লোবুলিনের পরবর্তী ডোজ শিশুর জন্মের পরই দেওয়া হয়। এই পদ্ধতি শুধুমাত্র একটি, নিকটতম গর্ভাবস্থার জন্য নিরাপদ। যে মহিলারা আরও বেশি সন্তানের পরিকল্পনা করছেন, তাদের মধ্যে আবার ইমিউনোপ্রফিল্যাক্সিস ব্যবহার করা হয়।