বিষয়বস্তু
- আমরা মারফান সিন্ড্রোমের সাথে গর্ভাবস্থা বিবেচনা করতে পারি?
- আপনার মারফান সিন্ড্রোম থাকলে গর্ভাবস্থা কীভাবে যায়?
- গর্ভাবস্থায় মারফান সিন্ড্রোমের ঝুঁকি এবং জটিলতাগুলি কী কী?
- মারফান সিন্ড্রোম এবং গর্ভাবস্থা: শিশুরও আক্রান্ত হওয়ার ঝুঁকি কী?
- জরায়ুতে মারফান সিন্ড্রোম সনাক্ত করার জন্য কি প্রসবপূর্ব নির্ণয় করা যেতে পারে?
- একটি প্রাক-ইমপ্লান্টেশন নির্ণয় ভ্রূণ প্রভাবিত হওয়া থেকে প্রতিরোধ করা যেতে পারে?
- গর্ভাবস্থা এবং মারফান সিন্ড্রোম: মাতৃত্ব কীভাবে চয়ন করবেন?
- গর্ভাবস্থা এবং মারফান সিন্ড্রোম: আমাদের কি এপিডুরাল থাকতে পারে?
- গর্ভাবস্থা এবং মারফান সিন্ড্রোম: প্রসব কি অগত্যা ট্রিগার বা সিজারিয়ান সেকশন দ্বারা?
মারফান সিন্ড্রোম হল a বিরল জেনেটিক রোগ, অটোসোমাল প্রভাবশালী সংক্রমণ সহ, যা নারী এবং পুরুষ উভয়কেই প্রভাবিত করে। এই ধরনের জেনেটিক ট্রান্সমিশনের অর্থ হল, "যখন একজন অভিভাবক প্রভাবিত হন, তখন প্রতিটি সন্তানের আক্রান্ত হওয়ার ঝুঁকি 1 জনের মধ্যে 2 (50%), লিঙ্গ নির্বিশেষে”, CHU de Lyon-এর মধ্যে মারফান ডিজিজ অ্যান্ড রেয়ার ভাস্কুলার ডিজিজ কম্পিটেন্স সেন্টারে কর্মরত ডাঃ সোফি ডুপুইস গিরোড ব্যাখ্যা করেছেন। অনুমান করা হয় যে প্রতি 5 জনের মধ্যে একজন আক্রান্ত হয়।
"এটি সংযোজক টিস্যু নামক একটি রোগ, অর্থাৎ, সমর্থনকারী টিস্যু, একটি দুর্বলতা সহ যা বিভিন্ন টিস্যু এবং বিভিন্ন অঙ্গকে প্রভাবিত করতে পারে।”, ডঃ ডুপুইস গিরোড ব্যাখ্যা করেছেন। এটি শরীরের সমর্থনকারী টিস্যুগুলিকে প্রভাবিত করে, যা বিশেষভাবে উপস্থিত থাকে চামড়া, এবং বড় ধমনী, মহাধমনী সহ, যা ব্যাস বৃদ্ধি করতে পারে. এটি লেন্স ধরে থাকা ফাইবারগুলিকেও প্রভাবিত করতে পারে এবং লেন্সের স্থানচ্যুতি ঘটাতে পারে।
মারফান সিন্ড্রোমে আক্রান্ত ব্যক্তিরা সর্বদা স্বীকৃত হয় না, যদিও এটি পাওয়া গেছে যে এগুলি প্রায়শই লম্বা, লম্বা আঙ্গুলের সাথে এবং বরং চর্মসার. তারা দুর্দান্ত নমনীয়তা, লিগামেন্ট এবং জয়েন্ট হাইপারল্যাক্সিটি বা এমনকি প্রসারিত চিহ্ন দেখাতে পারে।
যাইহোক, জেনেটিক মিউটেশনের বাহক আছে যাদের কিছু লক্ষণ আছে, এবং অন্যরা যারা অনেক লক্ষণ দেখায়, কখনও কখনও একই পরিবারের মধ্যে। একটি খুব পরিবর্তনশীল তীব্রতা সঙ্গে পৌঁছানো যেতে পারে.
আমরা মারফান সিন্ড্রোমের সাথে গর্ভাবস্থা বিবেচনা করতে পারি?
"মারফানের রোগের অত্যাবশ্যক উপাদান হল মহাধমনী ফেটে যাওয়া: যখন মহাধমনীটি খুব বেশি প্রসারিত হয়, একটি বেলুনের মতো যা খুব বেশি স্ফীত হয়, তখন প্রাচীরটি খুব পাতলা হওয়ার ঝুঁকি থাকে। এবং বিরতি”, ডঃ ডুপুইস-গিরড ব্যাখ্যা করেছেন।
বর্ধিত রক্ত প্রবাহের কারণে এবং হরমোনের পরিবর্তনের কারণে, সমস্ত প্রভাবিত মহিলাদের জন্য গর্ভাবস্থা একটি ঝুঁকিপূর্ণ সময়। কারণ এই পরিবর্তনগুলো সাথে হতে পারেগর্ভবতী মায়ের মধ্যে মহাধমনীর প্রসারণ বা এমনকি মহাধমনীর ব্যবচ্ছেদ হওয়ার ঝুঁকি বেড়ে যায়।
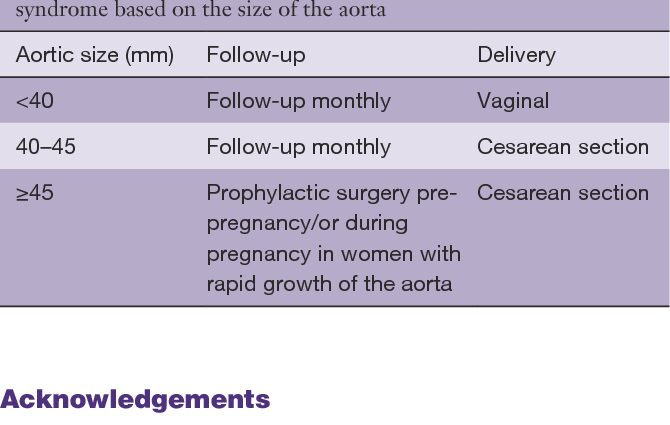
যখন মহাধমনীর ব্যাস 45 মিমি-এর বেশি হয়, তখন গর্ভধারণ নিরোধক হয় কারণ ফেটে যাওয়া মহাধমনী থেকে মৃত্যুর ঝুঁকি বেশি, ডঃ ডুপুইস-গিরড বলেন। সম্ভাব্য গর্ভধারণের আগে মহাধমনী অস্ত্রোপচারের পরামর্শ দেওয়া হয়।
মহাধমনী ব্যাস 40 মিমি নীচে, গর্ভাবস্থা অনুমোদিত, যখন40 এবং 45 মিমি ব্যাসের মধ্যে, আপনাকে অত্যন্ত সতর্কতা অবলম্বন করতে হবে।
মারফান সিন্ড্রোমে আক্রান্ত মহিলার গর্ভাবস্থা পরিচালনার জন্য তাদের সুপারিশে, বায়োমেডিসিন এজেন্সি এবং ন্যাশনাল কলেজ অফ গাইনোকোলজিস্টস অ্যান্ড অবস্টেট্রিশিয়ানস অফ ফ্রান্স (সিএনজিওএফ) উল্লেখ করেছে যে মহাধমনী বিচ্ছেদের ঝুঁকি বিদ্যমান"মহাধমনী ব্যাস যাই হোক না কেন", কিন্তু এই ঝুঁকি"ব্যাস 40 মিমি-এর কম হলে ছোট বলে মনে করা হয়, কিন্তু উপরে বড় বলে, বিশেষ করে 45 মিমি-এর উপরে"।
নথিটি নির্দিষ্ট করে যে গর্ভাবস্থা নিরোধক যদি রোগী:
- একটি মহাধমনী বিচ্ছেদ সঙ্গে উপস্থাপন;
- একটি যান্ত্রিক ভালভ আছে;
- একটি মহাধমনী ব্যাস 45 মিমি বেশী। 40 থেকে 45 মিলিমিটারের মধ্যে, কেস-বাই-কেস ভিত্তিতে সিদ্ধান্ত নেওয়া হয়।
আপনার মারফান সিন্ড্রোম থাকলে গর্ভাবস্থা কীভাবে যায়?
মা যদি মারফান সিন্ড্রোমের বাহক হন, তবে সিন্ড্রোমের সাথে পরিচিত একজন কার্ডিওলজিস্টের দ্বারা একটি মহাধমনী আল্ট্রাসাউন্ড প্রথম ত্রৈমাসিকের শেষে, দ্বিতীয় ত্রৈমাসিকের শেষে এবং তৃতীয় ত্রৈমাসিকের মাসিকের সময়, পাশাপাশি প্রায় প্রসবের এক মাস পর।
গর্ভাবস্থা এগিয়ে যেতে হবে বিটা-ব্লকার থেরাপিতে, সম্ভব হলে পূর্ণ মাত্রায় (উদাহরণস্বরূপ bisoprolol 10 mg), প্রসূতি বিশেষজ্ঞের সাথে পরামর্শ করে, CNGOF তার সুপারিশগুলিতে নোট করে। এই বিটা-ব্লকার চিকিত্সা, জন্য নির্ধারিত মহাধমনী রক্ষা করুন, প্রসবের সময় সহ, বন্ধ করা উচিত নয়। দুধে বিটা ব্লকার চলে যাওয়ার কারণে তখন বুকের দুধ খাওয়ানো সম্ভব হয় না।
এটি লক্ষ করা উচিত যে গর্ভাবস্থায় রূপান্তরকারী এনজাইম ইনহিবিটর (ACE) বা সার্টানস দিয়ে চিকিত্সা নিরোধক।
শুধুমাত্র পত্নী প্রভাবিত হলে, গর্ভাবস্থা একটি স্বাভাবিক গর্ভাবস্থা হিসাবে অনুসরণ করা হবে।
গর্ভাবস্থায় মারফান সিন্ড্রোমের ঝুঁকি এবং জটিলতাগুলি কী কী?
গর্ভবতী মায়ের জন্য বড় ঝুঁকি হল a মহাধমনীর ব্যবচ্ছেদ, এবং জরুরী অস্ত্রোপচার সহ্য করা হচ্ছে. ভ্রূণের জন্য, যদি মায়ের এই ধরনের একটি খুব গুরুতর জটিলতা থাকে, আছে ভ্রূণের কষ্ট বা মৃত্যুর ঝুঁকি. যদি আল্ট্রাসাউন্ড নজরদারি মহাধমনী বিচ্ছেদ বা ফেটে যাওয়ার একটি উল্লেখযোগ্য ঝুঁকি প্রকাশ করে, তাহলে সিজারিয়ান সঞ্চালন করা এবং সময়ের আগে শিশুর জন্ম দেওয়া প্রয়োজন হতে পারে।
মারফান সিন্ড্রোম এবং গর্ভাবস্থা: শিশুরও আক্রান্ত হওয়ার ঝুঁকি কী?
"যখন একজন অভিভাবক প্রভাবিত হন, তখন প্রতিটি সন্তানের প্রভাবিত হওয়ার ঝুঁকি (বা কমপক্ষে একজন মিউটেশনের বাহক) 1 জনের মধ্যে 2 (50%), লিঙ্গ নির্বিশেষে”, ডক্টর সোফি ডুপুইস গিরোড ব্যাখ্যা করেছেন।
মারফানের রোগের সাথে যুক্ত জেনেটিক মিউটেশন অগত্যা পিতামাতার দ্বারা প্রেরণ করা হয় না, এটি নিষিক্তকরণের সময়ও দেখা দিতে পারে, যে সন্তানের মধ্যে পিতামাতার কেউই বাহক নয়।
জরায়ুতে মারফান সিন্ড্রোম সনাক্ত করার জন্য কি প্রসবপূর্ব নির্ণয় করা যেতে পারে?
যদি মিউটেশনটি পরিবারে পরিচিত এবং শনাক্ত করা হয়, তাহলে প্রসবপূর্ব রোগ নির্ণয় (PND), ভ্রূণ প্রভাবিত হয়েছে কিনা তা জানার জন্য, এমনকি ইন ভিট্রো ফার্টিলাইজেশন (IVF) এর পরে প্রি-ইমপ্লান্টেশন ডায়াগনসিস (PGD) করা সম্ভব।
যদি মা-বাবা গর্ভধারণকে মেয়াদে বহন করতে না চান যদি শিশুটি আক্রান্ত হয়, এবং তারা এই ক্ষেত্রে গর্ভাবস্থার একটি মেডিকেল টার্মিনেশন (IMG) এর আশ্রয় নিতে চান, তাহলে একটি প্রসবপূর্ব নির্ণয় করা যেতে পারে। কিন্তু এই DPN শুধুমাত্র দম্পতির অনুরোধে দেওয়া হয়।
অনাগত সন্তানের মারফান সিন্ড্রোম থাকলে দম্পতি যদি আইএমজি বিবেচনা করছেন, তাহলে তাদের ফাইল প্রসবপূর্ব ডায়াগনস্টিক সেন্টারে (CDPN) বিশ্লেষণ করা হবে, যার জন্য অনুমোদনের প্রয়োজন হবে। যদিও পুরোটা ভালো করেই জানেনঅনাগত শিশুর কতটা ক্ষতি হবে তা জানা সম্ভব নয়, শুধুমাত্র যদি সে জেনেটিক মিউটেশনের বাহক হয় বা না হয়।
একটি প্রাক-ইমপ্লান্টেশন নির্ণয় ভ্রূণ প্রভাবিত হওয়া থেকে প্রতিরোধ করা যেতে পারে?
যদি দম্পতির দুই সদস্যের একজন মারফান সিন্ড্রোমের সাথে যুক্ত জেনেটিক মিউটেশনের বাহক হয়, তাহলে জরায়ুতে একটি ভ্রূণ ইমপ্লান্ট করার জন্য প্রি-ইমপ্লান্টেশন নির্ণয়ের আশ্রয় নেওয়া সম্ভব যা বাহক হবে না।
যাইহোক, এর অর্থ হল ইন ভিট্রো ফার্টিলাইজেশনের আশ্রয় নেওয়া এবং সেইজন্য দম্পতির জন্য একটি দীর্ঘ এবং চিকিৎসাগতভাবে ভারী প্রক্রিয়া, চিকিৎসা সহায়তাপ্রাপ্ত প্রজননের (MAP) কোর্স।
গর্ভাবস্থা এবং মারফান সিন্ড্রোম: মাতৃত্ব কীভাবে চয়ন করবেন?
মারফান সিন্ড্রোমে গর্ভাবস্থার জন্য একটি প্রসূতি হাসপাতালে ফলো-আপের প্রয়োজন যেখানে কর্মীরা এই সিনড্রোমে আক্রান্ত গর্ভবতী মহিলাদের যত্ন নেওয়ার ক্ষেত্রে অভিজ্ঞ। সব আছে রেফারেল মাতৃত্বের একটি তালিকা, ওয়েবসাইটে প্রকাশিত marfan.fr.
"বর্তমান সুপারিশগুলিতে, গর্ভাবস্থার প্রথম দিকে মহাধমনী ব্যাস 40 মিমি-এর বেশি হলে সাইটে একটি কার্ডিয়াক সার্জারি বিভাগ সহ একটি কেন্দ্র থাকতে হবে।”, ডঃ ডুপুইস-গিরড উল্লেখ করেছেন।
উল্লেখ্য যে এই নির্দিষ্টতার সাথে প্রসূতির প্রকারের (I, II বা III) কোনো সম্পর্ক নেই, যা এখানে মাতৃত্ব বেছে নেওয়ার কোনো মাপকাঠি নয়। বাস্তবে, মারফান সিন্ড্রোমের জন্য রেফারেন্ট প্রসূতি সাধারণত বড় শহরে থাকে, এবং তাই লেভেল II বা এমনকি III।
গর্ভাবস্থা এবং মারফান সিন্ড্রোম: আমাদের কি এপিডুরাল থাকতে পারে?
"এটি প্রয়োজনীয় যে অ্যানেস্থেটিস্টদের হস্তক্ষেপ করতে পারে তাদের সতর্ক করা হয়, কারণ স্কোলিওসিস বা ডুরাল ইকটেসিয়া হতে পারে, অর্থাৎ থলির প্রসারণ (ডুরাল) যা মেরুদন্ডী ধারণ করে। এপিডুরাল এনেস্থেশিয়া থাকার সম্ভাবনা বা না থাকার জন্য আপনাকে এমআরআই বা সিটি স্ক্যান করতে হতে পারে”, ডঃ ডুপুইস-গিরড বলেছেন।
গর্ভাবস্থা এবং মারফান সিন্ড্রোম: প্রসব কি অগত্যা ট্রিগার বা সিজারিয়ান সেকশন দ্বারা?
প্রসবের ধরন অন্যান্য বিষয়ের মধ্যে, মহাধমনী ব্যাসের উপর নির্ভর করবে এবং কেস-বাই-কেস ভিত্তিতে আবার আলোচনা করা উচিত।
“যদি মায়েদের হৃদযন্ত্রের অবস্থা স্থিতিশীল থাকে, তাহলে 37 সপ্তাহের আগে জন্মকে নিয়ম হিসাবে বিবেচনা করা উচিত নয়। সন্তান জন্মদান করা যেতে পারে যোনিভাবে যদি মহাধমনী ব্যাস স্থিতিশীল হয়, 40 মিমি থেকে কম, যদি একটি এপিডুরাল সম্ভব হয়। বহিষ্কারের প্রচেষ্টাকে সীমিত করার জন্য ফরসেপস বা সাকশন কাপ দ্বারা একটি বহিষ্কার সহায়তা সহজেই দেওয়া হবে। অন্যথায় রক্তচাপের তারতম্য এড়ানোর জন্য সর্বদা সতর্কতা অবলম্বন করে সিজারিয়ান বিভাগের মাধ্যমে প্রসব করা হবে।”, বিশেষজ্ঞ যোগ করেন।
উত্স এবং অতিরিক্ত তথ্য:
- https://www.marfan.fr/signes/maladie/grossesse/
- https://www.agence-biomedecine.fr/IMG/pdf/recommandations-pour-la-prise-en-charge-d-une-grossesse-chez-une-femme-presentant-un-syndrome-de-marfan-ou-apparente.pdf
- https://www.assomarfans.fr