বিষয়বস্তু
এপিডিডাইমাইটিস হল একটি বিশেষ গঠনের একটি প্রদাহজনক ক্ষত যা দেখতে অণ্ডকোষের উপরে এবং পিছনে অবস্থিত একটি সরু টিউবের মতো দেখায় এবং শুক্রাণু-এপিডিডাইমিস (এপিডিডাইমিস) বৃদ্ধি ও পাকাতে কাজ করে।
19 - 35 বছর বয়সী পুরুষদের মধ্যে সবচেয়ে সাধারণ এপিডিডাইমাইটিস। এই বয়সে প্যাথলজি হাসপাতালে ভর্তির একটি সাধারণ কারণ। কিছুটা কম প্রায়ই, এই রোগটি বয়স্কদের মধ্যে রেকর্ড করা হয় এবং শিশুদের মধ্যে এপিডিডাইমাইটিস প্রায় কখনও ঘটে না।
এপিডিডাইমাইটিস এর ধরন এবং কারণ
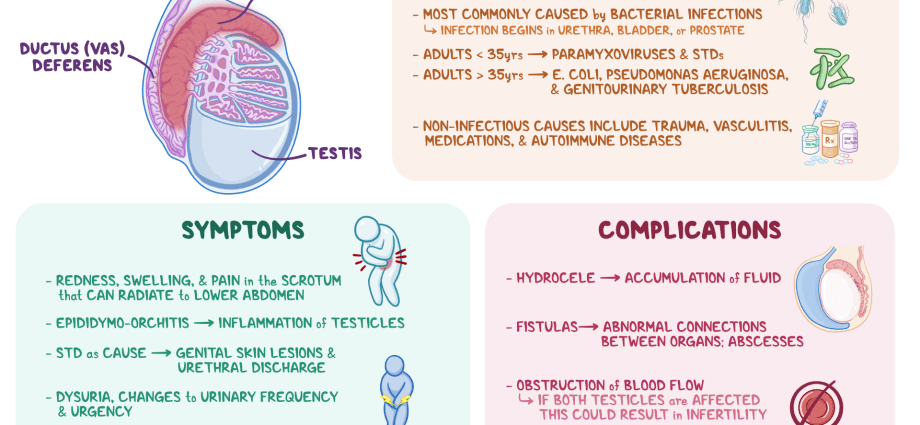
রোগের বিভিন্ন কারণ থাকতে পারে, উভয় সংক্রামক (ভাইরাস, ব্যাকটেরিয়া, ছত্রাকের প্যাথোজেনিক প্রভাবের কারণে), এবং অ-সংক্রামক। ব্যাকটেরিয়াল এপিডিডাইমাইটিস সবচেয়ে সাধারণ। এটা বিশ্বাস করা হয় যে অল্পবয়স্কদের মধ্যে (15 - 35 বছর), এই রোগটি সাধারণত যৌন সংক্রামিত সংক্রমণ (STIs), যেমন ক্ল্যামাইডিয়া, গনোরিয়া ইত্যাদি দ্বারা প্ররোচিত হয়। বয়স্ক এবং শিশুদের মধ্যে, সমস্যাটি অণুজীবের সাথে যুক্ত থাকে যা সাধারণত ঘটায়। মূত্রতন্ত্রের রোগ (উদাহরণস্বরূপ, এন্টারব্যাকটেরিয়া)। এপিডিডাইমাইটিসের কারণও নির্দিষ্ট প্যাথলজি হতে পারে, যেমন যক্ষ্মা (যক্ষ্মা এপিডিডাইমাইটিস) ইত্যাদি।
কখনও কখনও শর্তসাপেক্ষে প্যাথোজেনিক (শরীরে ক্রমাগত উপস্থিত থাকে, তবে সাধারণত একটি রোগের দিকে পরিচালিত করে না) ক্যান্ডিডা বংশের ছত্রাক প্যাথলজির কার্যকারক এজেন্ট হয়ে ওঠে, তারপরে তারা ক্যান্ডিডাল এপিডিডাইমাইটিস সম্পর্কে কথা বলে। এই ক্ষেত্রে, অ্যান্টিবায়োটিকের অযৌক্তিক ব্যবহার, অনাক্রম্যতা হ্রাস, রোগের বিকাশকে উস্কে দিতে পারে।
সম্ভবত এপিডিডাইমিসে প্যাথলজিকাল প্রক্রিয়ার পটভূমির বিপরীতে: • মাম্পস ("মাম্পস") - প্যারোটিড গ্রন্থিগুলির প্রদাহ; • এনজাইনা; • ইনফ্লুয়েঞ্জা; • নিউমোনিয়া; • বিশেষ করে প্রায়ই কাছাকাছি অঙ্গগুলির সংক্রমণ - ইউরেথ্রাইটিস (মূত্রনালীর প্রদাহজনিত প্যাথলজি), ভেসিকুলাইটিস (সেমিনাল ভেসিকেলস), প্রোস্টাটাইটিস (প্রস্টেট গ্রন্থি) ইত্যাদি।
কখনও কখনও সংক্রমণটি নির্দিষ্ট ম্যানিপুলেশনের ফলে অ্যাপেন্ডেজেও প্রবেশ করে: এন্ডোস্কোপি, ক্যাথেটারাইজেশন, মূত্রনালীর বুজিনেজ (একটি ডায়াগনস্টিক পদ্ধতি একটি বিশেষ যন্ত্র প্রবর্তনের মাধ্যমে বাহিত হয় - একটি বগি)।
অ-সংক্রামক এপিডিডাইমাইটিস, উদাহরণস্বরূপ, ঘটতে পারে: • যখন অ্যারিথমিয়াসের জন্য অ্যামিওডারোনের মতো ওষুধ দিয়ে চিকিত্সা করা হয়; • ভ্যাস ডিফারেনস অপসারণ/বন্ধন দ্বারা জীবাণুমুক্তকরণের পরে (অসংশোধিত শুক্রাণু জমে থাকার কারণে) - গ্রানুলোমাটাস এপিডিডাইমাইটিস।
তীব্র (রোগের সময়কাল 6 সপ্তাহের বেশি হয় না) এবং দীর্ঘস্থায়ী এপিডিডাইমাইটিস, যা উভয় অ্যাপেন্ডেজের একটি প্রধান ক্ষত দ্বারা চিহ্নিত করা হয়, প্রায়শই যক্ষ্মা ক্ষত, সিফিলিস (ছয় মাসের বেশি সময়কাল) সহ বিকাশ লাভ করে।
প্রকাশের তীব্রতার উপর নির্ভর করে, হালকা, মাঝারি এবং গুরুতর এপিডিডাইমাইটিস আলাদা করা হয়।
ঝুঁকির কারণ
যেহেতু এপিডিডাইমাইটিস বেশিরভাগ ক্ষেত্রেই এসটিআই-এর পরিণতি হয়, তাই প্যাথলজির বিকাশের প্রধান ঝুঁকির কারণ হল অরক্ষিত যৌনতা। অন্যান্য উত্তেজক মুহূর্ত: • শ্রোণীচক্র, পেরিনিয়াম, অণ্ডকোষের আঘাত, অস্ত্রোপচারের ফলে (অ্যাডেনোমেকটমি, ইত্যাদি); • ইউরোজেনিটাল সিস্টেমের উন্নয়নে অসঙ্গতি; • মূত্রনালীর গঠনগত ব্যাধি (টিউমার, প্রোস্টেট হাইপারপ্লাসিয়া, ইত্যাদি); • প্রস্রাবের অঙ্গগুলিতে সাম্প্রতিক অস্ত্রোপচারের হস্তক্ষেপ; • মেডিকেল ম্যানিপুলেশন - বৈদ্যুতিক উদ্দীপনা (যখন ভাস ডিফারেন্সের বহুমুখী সংকোচন ঘটে, যা মূত্রনালী থেকে জীবাণুকে "চুষতে" উদ্রেক করতে পারে), মূত্রনালীতে ওষুধের আধান, ক্যাথেটারাইজেশন, ম্যাসেজ ইত্যাদি; প্রোস্টেট হাইপারপ্লাসিয়া; • হেমোরয়েড; ওজন উত্তোলন, শারীরিক চাপ; • ঘন ঘন কোইটাস ইন্টারাপ্টাস, সহবাস ছাড়াই ইরেকশন; • একটি গুরুতর প্যাথলজি (ডায়াবেটিস, এইডস, ইত্যাদি), হাইপোথার্মিয়া, অতিরিক্ত গরম ইত্যাদির ফলে শরীরের প্রতিরক্ষা হ্রাস।
এপিডিডাইমিটিসের লক্ষণসমূহ
রোগের সূচনা নিজেকে গুরুতর লক্ষণ হিসাবে প্রকাশ করে, যা পর্যাপ্ত থেরাপির অনুপস্থিতিতে আরও খারাপ হতে থাকে। এপিডিডাইমাইটিসের সাথে, সেখানে হতে পারে: • কুঁচকি, স্যাক্রাম, পেরিনিয়াম, পিঠের নীচের অংশে সম্ভাব্য বিকিরণ সহ অণ্ডকোষের একপাশে / অণ্ডকোষে নিস্তেজ ব্যথা; • প্রভাবিত এলাকায় তীক্ষ্ণ ব্যথা; • পেলভিক ব্যথা; • লালভাব, অণ্ডকোষের স্থানীয় তাপমাত্রা বৃদ্ধি; • ফুলে যাওয়া/আকারে বৃদ্ধি, উপাঙ্গের স্থায়িত্ব; • অণ্ডকোষে টিউমারের মতো গঠন; • ঠান্ডা লাগা এবং জ্বর (39 ডিগ্রি পর্যন্ত); • স্বাস্থ্যের সাধারণ অবনতি (দুর্বলতা, ক্ষুধা হ্রাস, মাথাব্যথা); • ইনগুইনাল লিম্ফ নোড বৃদ্ধি; • প্রস্রাব, মলত্যাগের সময় ব্যথা; • প্রস্রাব বৃদ্ধি, আকস্মিক তাগিদ; • সহবাস এবং বীর্যপাতের সময় ব্যথা; • বীর্যে রক্তের উপস্থিতি; • লিঙ্গ থেকে স্রাব।
একটি নির্দিষ্ট ডায়গনিস্টিক চিহ্ন হল যে অণ্ডকোষের উচ্চতা লক্ষণীয় উপশম হতে পারে (পজিটিভ প্রেনের চিহ্ন)।
রোগের দীর্ঘস্থায়ী কোর্সে, সমস্যার লক্ষণগুলি কম উচ্চারিত হতে পারে, তবে অন্ডকোষের ব্যথা এবং বৃদ্ধি এবং প্রায়শই ঘন ঘন প্রস্রাবও অব্যাহত থাকে।
গুরুত্বপূর্ণ ! অণ্ডকোষে তীব্র ব্যথা অবিলম্বে চিকিৎসার জন্য একটি ইঙ্গিত!
রোগ নির্ণয় এবং সনাক্তকরণের পদ্ধতি
রোগ নির্ণয়ের ক্ষেত্রে প্রথম ডায়গনিস্টিক পরিমাপ হল অণ্ডকোষের আক্রান্ত দিক, কুঁচকিতে থাকা লিম্ফ নোডের ডাক্তারের পরীক্ষা। প্রোস্টেট বৃদ্ধির কারণে এপিডিডাইমাইটিস সন্দেহ হলে, একটি মলদ্বার পরীক্ষা করা হয়।
আরও, পরীক্ষাগার পদ্ধতি ব্যবহার করা হয়: • মাইক্রোস্কোপিক বিশ্লেষণ এবং STI-এর কার্যকারক এজেন্ট বিচ্ছিন্ন করার জন্য মূত্রনালী থেকে স্মিয়ার; • পিসিআর ডায়াগনস্টিকস (পলিমারেজ চেইন প্রতিক্রিয়া দ্বারা প্যাথোজেন সনাক্তকরণ); • রক্তের ক্লিনিকাল এবং জৈব রাসায়নিক বিশ্লেষণ; • প্রস্রাব বিশ্লেষণ (সাধারণ, "3-কাপ পরীক্ষা" পরপর 3 কাপে প্রস্রাব করা, সাংস্কৃতিক অধ্যয়ন, ইত্যাদি); • সেমিনাল ফ্লুইডের বিশ্লেষণ।
ইন্সট্রুমেন্টাল ডায়াগনস্টিকস নিম্নলিখিতগুলি জড়িত: • ক্ষত নির্ধারণের জন্য অণ্ডকোষের আল্ট্রাসাউন্ড, প্রদাহের পর্যায়, টিউমার প্রক্রিয়া, রক্ত প্রবাহের বেগের মূল্যায়ন (ডপলার স্টাডি); • পারমাণবিক স্ক্যানিং, যেখানে অল্প পরিমাণে একটি তেজস্ক্রিয় পদার্থ ইনজেকশন করা হয় এবং বিশেষ সরঞ্জাম ব্যবহার করে অণ্ডকোষে রক্ত প্রবাহ পর্যবেক্ষণ করা হয় (এপিডিডাইমাইটিস, টেস্টিকুলার টর্শন নির্ণয়ের অনুমতি দেয়); • cystourethroscopy - অঙ্গের অভ্যন্তরীণ পৃষ্ঠতল পরীক্ষা করার জন্য একটি অপটিক্যাল যন্ত্র, একটি সিস্টোস্কোপের মূত্রনালীর মাধ্যমে প্রবর্তন।
কম্পিউটেড টমোগ্রাফি এবং ম্যাগনেটিক রেজোন্যান্স ইমেজিং কম ব্যবহৃত হয়।
এপিডিডাইমাইটিসের চিকিত্সা
এপিডিডাইমাইটিসের চিকিত্সা একজন বিশেষজ্ঞ - একজন ইউরোলজিস্টের তত্ত্বাবধানে কঠোরভাবে পরিচালিত হয়। পরীক্ষার পরে, প্যাথোজেন সনাক্তকরণ, একটি বরং দীর্ঘ, এক মাস বা তার বেশি পর্যন্ত, অ্যান্টিবায়োটিক থেরাপির কোর্স নির্ধারিত হয়।
প্যাথোজেনিক অণুজীবের সংবেদনশীলতা বিবেচনা করে প্রস্তুতিগুলি নির্বাচন করা হয়, যদি প্যাথোজেনের ধরণটি প্রতিষ্ঠিত না হয় তবে একটি বিস্তৃত-স্পেকট্রাম অ্যান্টিব্যাকটেরিয়াল এজেন্ট ব্যবহার করা হয়। এপিডিডাইমাইটিসের জন্য পছন্দের প্রধান ওষুধ, বিশেষত ইউরোজেনিটাল সিস্টেম থেকে অন্যান্য প্যাথলজির উপস্থিতিতে এবং অল্প বয়স্কদের মধ্যে, ফ্লুরোকুইনলোন গ্রুপের অ্যান্টিবায়োটিক। টেট্রাসাইক্লাইন, পেনিসিলিন, ম্যাক্রোলাইডস, সেফালোস্পোরিন, সালফা জাতীয় ওষুধও নির্ধারিত হতে পারে। এমন একটি পরিস্থিতিতে যেখানে রোগটি একটি STI দ্বারা সৃষ্ট হয়, রোগীর যৌন সঙ্গীর দ্বারা থেরাপির একযোগে উত্তরণ প্রয়োজন।
এছাড়াও, প্রদাহজনক প্রক্রিয়া এবং ব্যথা উপশম করার জন্য, ডাক্তার নন-স্টেরয়েডাল অ্যান্টি-ইনফ্ল্যামেটরি ওষুধের পরামর্শ দেন (যেমন ইন্ডোমেথাসিন, নিমেসিল, ডাইক্লোফেনাক, ইত্যাদি), তীব্র ব্যথার সাথে, স্পার্মাটিক কর্ডের একটি নভোকেইন অবরোধ সঞ্চালিত হয়। অতিরিক্তভাবে সুপারিশ করা যেতে পারে: • ভিটামিন গ্রহণ; • ফিজিওথেরাপি; • এনজাইমেটিক, শোষণযোগ্য (লিডেস) এবং অন্যান্য প্রস্তুতি।
রোগের হালকা কোর্সের সাথে, হাসপাতালে ভর্তির প্রয়োজন হয় না, তবে যদি অবস্থার অবনতি হয় (তাপমাত্রা 39 ডিগ্রির উপরে ওঠে, সাধারণ নেশার প্রকাশ, অ্যাপেন্ডেজে উল্লেখযোগ্য বৃদ্ধি), রোগীকে হাসপাতালে পাঠানো হয়। কোন প্রভাব না থাকলে, একটি ভিন্ন অ্যান্টিবায়োটিক প্রয়োজন হতে পারে। যদি রোগটি ক্রমাগত থাকে, বিশেষ করে দ্বিপাক্ষিক ক্ষতগুলির সাথে, প্যাথলজির যক্ষ্মা প্রকৃতির সন্দেহ রয়েছে। এই ধরনের পরিস্থিতিতে, একটি phthisiourologist সঙ্গে পরামর্শ প্রয়োজন এবং, নির্ণয়ের নিশ্চিতকরণের পরে, নির্দিষ্ট যক্ষ্মা বিরোধী ওষুধের নিয়োগ।
দীর্ঘস্থায়ী ফর্মের চিকিত্সা একইভাবে বাহিত হয়, তবে আরও বেশি সময় নেয়।
ওষুধ খাওয়ার পাশাপাশি, রোগীকে অবশ্যই নিম্নলিখিত নিয়মগুলি মেনে চলতে হবে: • বিছানা বিশ্রাম পর্যবেক্ষণ করুন; • অণ্ডকোষের একটি উন্নত অবস্থান প্রদান করতে, উদাহরণস্বরূপ, একটি বেলনে পেঁচানো একটি তোয়ালে দ্বারা; • ভারী উত্তোলন বাদ দিন; • কঠোরভাবে পরম যৌন বিশ্রাম পালন; • মশলাদার, চর্বিযুক্ত খাবার খাওয়া বাদ দিন; • পর্যাপ্ত তরল গ্রহণ নিশ্চিত করুন; • প্রদাহ উপশম করার জন্য অণ্ডকোষে ঠান্ডা কম্প্রেস/বরফ লাগান; • একটি সাসপেনসোরিয়াম পরুন - একটি বিশেষ ব্যান্ডেজ যা অণ্ডকোষকে সমর্থন করে, যা অণ্ডকোষের বাকি অংশকে নিশ্চিত করে, হাঁটার সময় এটিকে কাঁপতে বাধা দেয়; • টাইট ইলাস্টিক শর্টস, সুইমিং ট্রাঙ্কস পরুন (ব্যথার লক্ষণগুলি অদৃশ্য না হওয়া পর্যন্ত ব্যবহার করা যেতে পারে)।
অবস্থার উন্নতির সাথে সাথে, হালকা অভ্যাসগত শারীরিক কার্যকলাপ অনুমোদিত: হাঁটা, দৌড়ানো, সাইকেল চালানো বাদ দিয়ে। চিকিত্সার পর্যায়ে এবং এর শেষে সাধারণ এবং স্থানীয় হাইপোথার্মিয়া এড়ানো গুরুত্বপূর্ণ।
অ্যান্টিবায়োটিক থেরাপির কোর্স শেষ করার পরে, প্রায় 3 সপ্তাহ পরে, সংক্রমণের সম্পূর্ণ নির্মূল নিশ্চিত করার জন্য আপনাকে পুনরায় পরীক্ষা (প্রস্রাব, বীর্যপাত) করার জন্য একজন ডাক্তারের সাথে পরামর্শ করা উচিত।
ঐতিহ্যগত ঔষধ শুধুমাত্র প্রধান থেরাপিউটিক কোর্সের অতিরিক্ত হিসাবে ব্যবহার করা যেতে পারে এবং শুধুমাত্র উপস্থিত চিকিত্সকের অনুমতির পরে। এপিডিডাইমাইটিস সহ ঐতিহ্যবাহী নিরাময়কারীরা এর থেকে ক্বাথ ব্যবহার করার পরামর্শ দেন: • লিঙ্গনবেরি পাতা, ট্যানসি ফুল, ঘোড়ার টেল; • নেটল পাতা, পুদিনা, লিন্ডেন ব্লসম এবং অন্যান্য ভেষজ প্রস্তুতি।
একটি purulent ফোড়া হিসাবে যেমন একটি জটিলতা বিকাশ সঙ্গে, suppuration একটি অস্ত্রোপচার খোলার সঞ্চালিত হয়। গুরুতর পরিস্থিতিতে, প্রভাবিত উপাঙ্গের অংশ বা সমস্ত অপসারণ করা প্রয়োজন হতে পারে। উপরন্তু, অপারেশনটি অবলম্বন করা হয়: • শারীরিক অসঙ্গতিগুলি সংশোধন করতে যা এপিডিডাইমাইটিসের বিকাশ ঘটায়; • এপিডিডাইমিসের সন্দেহজনক টেস্টিকুলার টর্শন/সংযুক্তি (হাইডাটিডস) ক্ষেত্রে; যক্ষ্মা এপিডিডাইমাইটিস সহ কিছু পরিস্থিতিতে।
জটিলতা
একটি নিয়ম হিসাবে, এপিডিডাইমাইটিস অ্যান্টিব্যাকটেরিয়াল ওষুধের সাথে ভালভাবে চিকিত্সা করা হয়। যাইহোক, পর্যাপ্ত থেরাপির অভাবে, নিম্নলিখিত জটিলতাগুলি বিকশিত হতে পারে: • প্যাথলজির একটি দীর্ঘস্থায়ী আকারে রূপান্তর; • একটি দ্বিপাক্ষিক ক্ষত সংঘটন; • অর্কিপিডিডাইমাইটিস – অণ্ডকোষে প্রদাহজনক প্রক্রিয়ার বিস্তার; • টেস্টিকুলার ফোড়া (পিউলিয়েন্ট, অঙ্গের টিস্যুতে সীমিত প্রদাহ); • অণ্ডকোষ এবং অণ্ডকোষের মধ্যে আনুগত্যের বিকাশ; • প্রতিবন্ধী রক্ত সরবরাহের ফলে টেস্টিকুলার ইনফার্কশন (টিস্যু নেক্রোসিস); • অণ্ডকোষের অ্যাট্রোফি (ভলিউমেট্রিক মাত্রা হ্রাস, তারপরে শুক্রাণু উত্পাদন লঙ্ঘন এবং টেস্টোস্টেরন উত্পাদন হ্রাস); • অণ্ডকোষে ফিস্টুলাস (পিউরুলেন্ট ডিসচার্জ সহ সরু প্যাথলজিক্যাল ক্যানাল) গঠন; • বন্ধ্যাত্ব শুক্রাণু উৎপাদনে হ্রাস এবং পরবর্তীদের স্বাভাবিক অগ্রগতিতে বাধা সৃষ্টি উভয়েরই পরিণতি।
এপিডিডাইমাইটিস প্রতিরোধ
এপিডিডাইমাইটিস প্রতিরোধের প্রধান ব্যবস্থাগুলির মধ্যে রয়েছে: • একটি স্বাস্থ্যকর জীবনধারা; • নিরাপদ যৌনতা; • আদেশকৃত যৌন জীবন; • পুনরাবৃত্ত মূত্রনালীর সংক্রমণের সময়মত সনাক্তকরণ এবং নির্মূল করা; • অণ্ডকোষে আঘাতের প্রতিরোধ (আঘাতমূলক ক্রীড়া অনুশীলন করার সময় প্রতিরক্ষামূলক সরঞ্জাম পরা); • ব্যক্তিগত স্বাস্থ্যবিধি প্রয়োজনীয়তা পালন; • অতিরিক্ত গরম, হাইপোথার্মিয়া বর্জন; • সংক্রামক রোগের প্রতিরোধ/পর্যাপ্ত থেরাপি (মাম্পের বিরুদ্ধে টিকা সহ), ইত্যাদি।