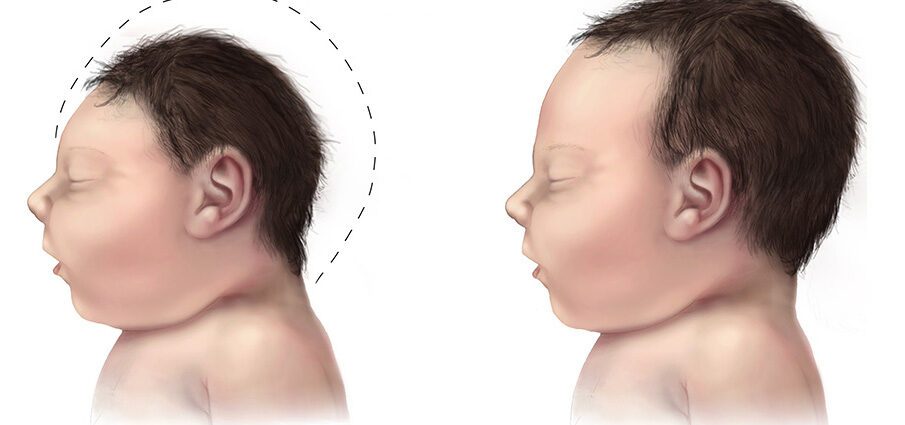
মাইক্রোফ্যালি
এটা কি ?
মাইক্রোসেফালি ক্র্যানিয়াল পরিধির বিকাশ দ্বারা চিহ্নিত করা হয়, জন্মের সময়, স্বাভাবিকের চেয়ে কম। মাইক্রোসেফালি নিয়ে জন্ম নেওয়া শিশুদের সাধারণত মস্তিষ্কের আকার ছোট থাকে, যা সঠিকভাবে বিকাশ করতে পারে না। (1)
রোগের বিস্তার (একটি নির্দিষ্ট সময়ে প্রদত্ত জনসংখ্যার ক্ষেত্রে সংখ্যা), আজও অজানা। উপরন্তু, এটি দেখানো হয়েছে যে এই রোগটি এশিয়া এবং মধ্যপ্রাচ্যে প্রতি বছর 1 /1 টি ঘটনার সাথে বেশি ফ্রিকোয়েন্সি রয়েছে। (000)
মাইক্রোসেফালি এমন একটি অবস্থা যা শিশুর মাথার আকার দ্বারা সংজ্ঞায়িত করা হয় যা স্বাভাবিকের চেয়ে ছোট। গর্ভাবস্থায়, মস্তিষ্কের ক্রমবর্ধমান বিকাশের জন্য শিশুর মাথা স্বাভাবিকভাবে বৃদ্ধি পায়। এই রোগটি তখন গর্ভাবস্থায়, শিশুর মস্তিষ্কের অস্বাভাবিক বিকাশের সময় বা জন্মের সময় বিকাশ হতে পারে, যখন এর বিকাশ হঠাৎ বন্ধ হয়ে যায়। মাইক্রোসেফালি তার নিজেরই একটি পরিণতি হতে পারে, যদি না শিশুটি অন্য অস্বাভাবিকতা উপস্থাপন করে বা জন্মের সময় দৃশ্যমান অন্যান্য ঘাটতির সাথে যুক্ত না হয়। (1)
রোগের একটি গুরুতর রূপ আছে। গর্ভাবস্থায় বা জন্মের সময় অস্বাভাবিক মস্তিষ্কের বিকাশের ফলে এই গুরুতর রূপটি উপস্থিত হয়।
মাইক্রোসেফালি তাই সন্তানের জন্মের সময় উপস্থিত হতে পারে বা প্রসবের পর প্রথম মাসগুলিতে বিকাশ করতে পারে। এই রোগটি প্রায়শই ভ্রূণের বিকাশের প্রথম মাসগুলিতে সেরিব্রাল কর্টেক্সের বৃদ্ধিতে হস্তক্ষেপকারী জেনেটিক অস্বাভাবিকতার ফলাফল। এই রোগবিদ্যা মায়ের গর্ভাবস্থায় ওষুধ বা অ্যালকোহলের অপব্যবহারের পরিণতি হতে পারে। সাইটোমেগালোভাইরাস, রুবেলা, চিকেনপক্স ইত্যাদিতে মাতৃ সংক্রমণও এই রোগের উৎস হতে পারে।
জিকা ভাইরাসে মাতৃ সংক্রমণের ক্ষেত্রে, শিশুর টিস্যুতেও ভাইরাসের বিস্তার দেখা যায় যা মস্তিষ্কের মৃত্যুর দিকে পরিচালিত করে। এই প্রসঙ্গে, কিডনির ক্ষতি প্রায়ই জিকা ভাইরাস সংক্রমণের সাথে যুক্ত।
রোগের পরিণতি নির্ভর করে এর তীব্রতার উপর। প্রকৃতপক্ষে, মাইক্রোসেফালি বিকাশকারী শিশুরা জ্ঞানীয় বিকাশে দুর্বলতা, মোটর ফাংশনে বিলম্ব, ভাষার অসুবিধা, সংক্ষিপ্ত গঠন, হাইপারঅ্যাক্টিভিটি, মৃগীরোগের খিঁচুনি, অসঙ্গতি বা এমনকি অন্যান্য স্নায়বিক অস্বাভাবিকতাও উপস্থাপন করতে পারে। (2)
লক্ষণগুলি
মাইক্রোসেফালি একটি মাথার আকার দ্বারা চিহ্নিত করা হয় যা স্বাভাবিকের চেয়ে ছোট। এই অসঙ্গতি হল ভ্রূণের সময় বা প্রসবের পরে মস্তিষ্কের বিকাশের হ্রাসের ফলাফল।
মাইক্রোসেফালি নিয়ে জন্ম নেওয়া শিশুরা বেশ কয়েকটি ক্লিনিকাল প্রকাশ পেতে পারে। এগুলি সরাসরি রোগের তীব্রতার উপর নির্ভর করে এবং এর মধ্যে রয়েছে: (1)
- মৃগীরোগী অধিগ্রহণ;
- শিশুর মানসিক বিকাশে বিলম্ব, কথা বলা, হাঁটাচলা ইত্যাদি।
- বুদ্ধিবৃত্তিক অক্ষমতা (শেখার ক্ষমতা হ্রাস এবং গুরুত্বপূর্ণ কাজে বিলম্ব);
- অসঙ্গতি সমস্যা;
- গিলতে অসুবিধা;
- শ্রবণ ক্ষমতার হ্রাস;
- চোখের সমস্যা.
এই বিভিন্ন উপসর্গ বিষয়ের সারা জীবন হালকা থেকে গুরুতর হতে পারে।
রোগের উৎপত্তি
মাইক্রোসেফালি সাধারণত একটি শিশুর মস্তিষ্কের বিলম্বিত বিকাশের ফল, যার ফলে মাথার পরিধি স্বাভাবিকের চেয়ে ছোট হয়। দৃষ্টিকোণ থেকে যেখানে গর্ভাবস্থা এবং শৈশবকালে মস্তিষ্কের বিকাশ কার্যকর হয়, জীবনের এই দুটি সময়কালে মাইক্রোসেফালি বিকাশ করতে পারে।
বিজ্ঞানীরা এই রোগের বিভিন্ন উৎপত্তি তুলে ধরেছেন। এর মধ্যে গর্ভাবস্থায় কিছু সংক্রমণ, জেনেটিক অস্বাভাবিকতা বা এমনকি অপুষ্টি।
উপরন্তু, নিম্নলিখিত জিনগত রোগগুলির মধ্যে কিছু মাইক্রোসেফালির বিকাশেও জড়িত:
- কর্নেলিয়া ডি ল্যাঞ্জ সিনড্রোম;
- বিড়াল সিন্ড্রোমের কান্না;
- ডাউন সিনড্রোম;
- রুবিনস্টাইন - তাইবি সিনড্রোম;
- সেকেলের সিনড্রোম;
- স্মিথ -লেমলি- ওপিটজ সিনড্রোম;
- ট্রিসোমি 18;
- ডাউন সিনড্রোম
রোগের অন্যান্য উত্সগুলির মধ্যে রয়েছে: (3)
- মায়ের অনিয়ন্ত্রিত ফেনাইলকেটোনুরিয়া (পিকেইউ) (ফেনিলালানাইন হাইড্রোক্সাইলেজ (পিএএইচ) এর অস্বাভাবিকতার ফলস্বরূপ, প্লাজমা ফেনিলালানিনের উৎপাদন বৃদ্ধি এবং মস্তিষ্কে বিষাক্ত প্রভাব ফেলে);
- মিথাইলমারকুরি বিষক্রিয়া;
- জন্মগত রুবেলা;
- জন্মগত টক্সোপ্লাজমোসিস;
- জন্মগত সাইটোমেগালোভাইরাস (সিএমভি) সংক্রমণ;
- গর্ভাবস্থায় নির্দিষ্ট ওষুধের ব্যবহার, বিশেষ করে অ্যালকোহল এবং ফেনাইটোইন।
জিকা ভাইরাসে মাতৃ সংক্রমণও শিশুদের মাইক্রোসেফালির বিকাশের কারণ হিসেবে দেখানো হয়েছে। (1)
ঝুঁকির কারণ
মাইক্রোসেফালির সাথে যুক্ত ঝুঁকির কারণগুলির মধ্যে রয়েছে মাতৃ সংক্রমণের একটি সেট, বংশগত বা না হওয়া জেনেটিক অস্বাভাবিকতা, মায়ের অনিয়ন্ত্রিত ফেনাইলকেটোনুরিয়া, নির্দিষ্ট রাসায়নিকের সংস্পর্শে আসা (যেমন মিথাইলমার্কুরি) ইত্যাদি।
প্রতিরোধ ও চিকিত্সা
মাইক্রোসেফালির নির্ণয় গর্ভাবস্থায় বা সন্তানের জন্মের ঠিক পরে করা যেতে পারে।
গর্ভাবস্থায়, আল্ট্রাসাউন্ড পরীক্ষা রোগের সম্ভাব্য উপস্থিতি নির্ণয় করতে পারে। এই পরীক্ষাটি সাধারণত গর্ভাবস্থার দ্বিতীয় ত্রৈমাসিক বা এমনকি তৃতীয় ত্রৈমাসিকের শুরুতে করা হয়।
শিশুর জন্মের পর, চিকিৎসা যন্ত্রগুলি শিশুর মাথার পরিধি (মাথার পরিধি) এর গড় আকার পরিমাপ করে। প্রাপ্ত পরিমাপ তারপর বয়স এবং লিঙ্গের একটি ফাংশন হিসাবে জনসংখ্যার মাধ্যমের সাথে তুলনা করা হয়। জন্মের পর এই পরীক্ষাটি সাধারণত প্রসবের অন্তত 24 ঘন্টা পরে করা হয়। এই সময়টি মাথার খুলির সঠিক পুনর্গঠন নিশ্চিত করা সম্ভব করে, প্রসবের সময় সংকুচিত।
যদি মাইক্রোসেফালির উপস্থিতি সন্দেহ করা হয়, তবে অন্যান্য অতিরিক্ত পরীক্ষা -নিরীক্ষা নিশ্চিত করা সম্ভব বা না করা সম্ভব। এর মধ্যে রয়েছে, বিশেষ করে, স্ক্যানার, এমআরআই (ম্যাগনেটিক রেজোন্যান্স ইমেজিং) ইত্যাদি।
রোগের চিকিত্সা বিষয়টির সমগ্র জীবন জুড়ে বিস্তৃত। বর্তমানে, কোন নিরাময়কারী developedষধ তৈরি করা হয় না।
যেহেতু রোগের তীব্রতা এক বাচ্চার থেকে অন্য শিশুর ক্ষেত্রে ভিন্ন, তাই যেসব শিশুর আকার সৌম্য তাদের মাথায় সংকীর্ণ মাথার পরিধি ছাড়া আর কোনো লক্ষণ থাকবে না। এই রোগের এই ক্ষেত্রে শুধুমাত্র শিশুর বিকাশের সময় নিবিড়ভাবে পর্যবেক্ষণ করা হবে।
রোগের আরও গুরুতর রূপের ক্ষেত্রে, শিশুদের, এই সময়, পেরিফেরাল সমস্যার বিরুদ্ধে লড়াই করার অনুমতি দেওয়া চিকিত্সার প্রয়োজন। এই শিশুদের বুদ্ধিবৃত্তিক এবং শারীরিক সক্ষমতা উন্নত এবং সর্বাধিক করার জন্য থেরাপিউটিক উপায় বিদ্যমান। খিঁচুনি এবং অন্যান্য ক্লিনিকাল প্রকাশকে প্রতিরোধ করার জন্য inesষধগুলিও নির্ধারিত হতে পারে। (1)
রোগের পূর্বাভাস সাধারণত ভাল কিন্তু রোগের তীব্রতার উপর অনেকটা নির্ভর করে। (4)